En yüksek rahim ağzı kanseri sıklığı ve ölüm oranları düşük ve orta gelirli ülkelerdedir. Bu durum HPV aşısına, servikal tarama ve tedavi hizmetlerine erişim eksikliğinden kaynaklanan büyük eşitsizlikleri yansıtmaktadır (2) (Şekil 1).
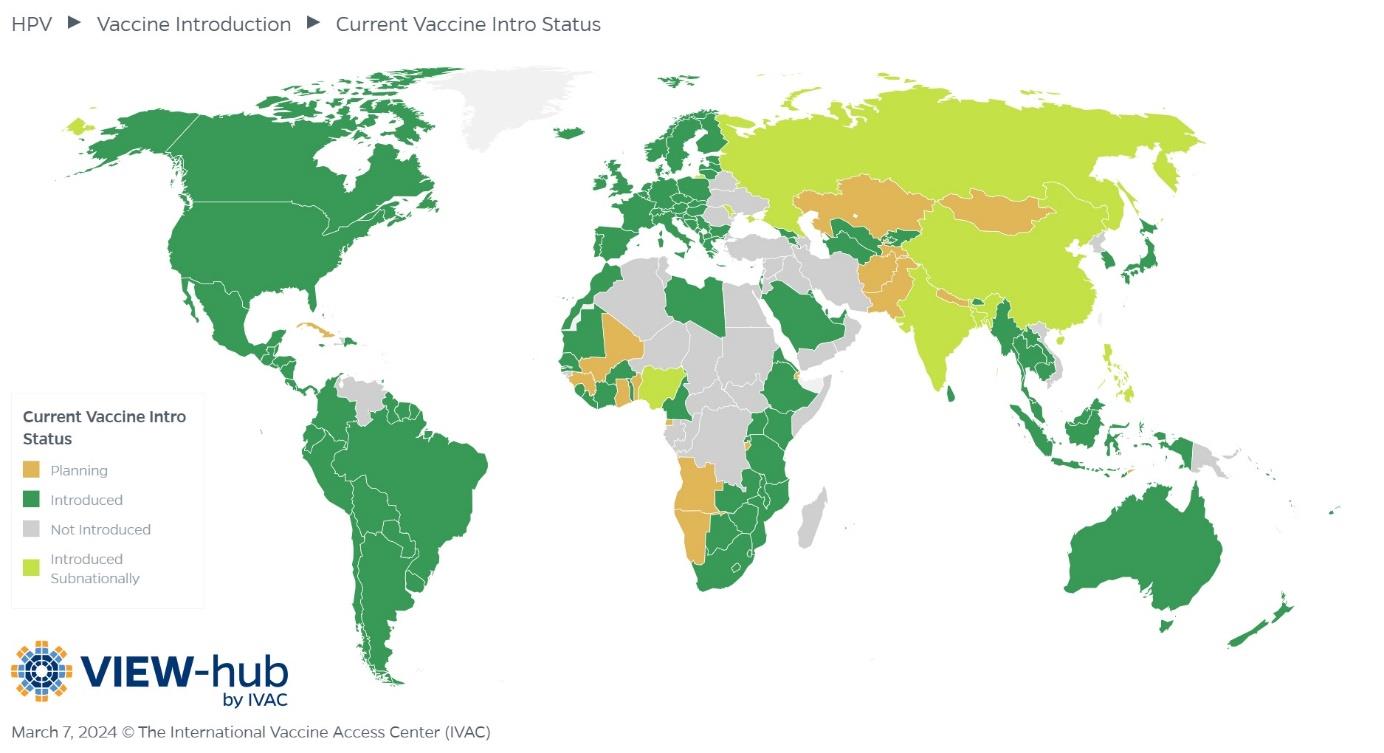
Şekil 1. Ülkelerin HPV’ye karşı aşılanma durumları (3)
Bilinen HPV tipleri arasında 16 ve 18 başta olmak üzere bazıları kanserojen veya yüksek riskli HPV (hrHPV) olarak kategorize edilmiştir. HPV 16 ve 18 tüm serviks kanseri vakalarının yaklaşık %70’inden sorumlu iken, 31, 33, 45, 52 ve 58 %20’sinden (toplamda %90) sorumludur. Diğer yandan, non-kanserojen veya düşük riskli HPV (lrHPV) sınıflandırmasına giren ek HPV tipleri de bulunmaktadır (4). Dolayısıyla, yüksek riskli HPV enfeksiyonunun önlenmesi ile serviks kanserine karşı önemli oranda korunma sağlanmaktadır. HPV ile ilişkili hastalıkların kesin bir tedavisi olmadığı için, hastalıklarla mücadelede virüs bulaşının önlenmesi ve bağışıklama en etkin yöntemlerdir. Ayrıca servikal sürüntü alınarak yapılan tarama ve böylece tespit edilen kanser öncesi lezyonların erken tedavisi rahim ağzı kanserini önlemenin etkili bir yoludur (5).
HPV için ilk aşı 2006’da onaylanmış olup; şu anda 6 koruyucu HPV aşısı bulunmaktadır. Aşılamanın HPV’ye maruz kalmadan önce, yani cinsel aktivitenin başlamasından önce uygulanması öncelikli hedeftir. Tüm HPV aşıları 9 yaş ve üzeri kadınlarda kullanılmak üzere endikedir; uygulanan aşıya göre 26 veya 45 yaşına kadar kullanım için uygundur. Bazı HPV aşılarının erkeklerde kullanımı da lisanslıdır. Tüm aşılar, rekombinant DNA ve hücre kültürü teknolojisi kullanılarak hazırlanmıştır. HPV aşıları canlı biyolojik ürünler veya viral DNA içermez ve dolayısıyla enfeksiyona yol açmazlar (5).
HPV aşıları 2, 4 veya 9 tip içeren aşılar olarak da sınıflandırılabilir. İki valan aşı dünya çapında rahim ağzı kanseri vakalarının yaklaşık %70’inden sorumlu olan virüs tipleri 16 ve 18’i içerir. Quadrivalan (4’lü) HPV aşısı Tip 16 ve 18’in yanı sıra genital siğillerin %90’ından sorumlu olan iki tipi (HPV 6 ve 11’i) içerir. Nonavalan (9’lu) HPV aşısı ise 6, 11, 16, 18, 31, 33, 45, 52, 58 tipler (hem kanserlerin hem siğillerin %90’ından sorumlu tipleri) içerir (6). Yapılan klinik çalışmaların uzun dönem takipleri içerdikleri tiplere karşı etkili koruma sağladıklarını göstermektedir (7).
HPV aşılarının önerilen uygulanma takvimi, 15 yaş ve üzerindekiler için 6 aylık süre içinde (0.-2.-6. aylarda birer doz olmak üzere) üç doz halinde uygulanmasıdır. 9-14 yaş arasındakiler içinse iki doz (0 ve 6-12 ay) yeterli görülmektedir (8).
Ön yeterliliğini almış ve ruhsatlandırılmış altı aşı vardır; bunlardan üçü (bivalan, quadrivalan ve nanovalan türde aşılar-etik değer bağlamında aşıların ticari isimlerine yer verilmemiştir-) Türkiye’de uygulanmaktadır. Bu aşıların tümü 9-45 yaş arasındaki kadınlar, erkekler, kız ve erkek çocuklarında endikedir (9).
Dünya Sağlık Örgütü (DSÖ), HPV aşısının ülkelerin ulusal aşı programında yer almasını önermektedir. DSÖ’ye göre 2024 yılı itibariyle dünya çapında 137 ülke HPV aşılarını ulusal programlarına dahil etmiş bulunmaktadır (10). Avrupa Hastalık Önleme ve Kontrol Merkezi’ne göre 30 Avrupa ülkesinden 28’inde 9-14 yaş arası kız ve erkek çocukları bağışıklama programı kapsamında HPV aşısı ile aşılanmaktadır. Bulgaristan ise sadece adölesan dönemdeki kız çocuklarını programına dahil etmiştir. Bu 29 Avrupa ülkesinin tamamında aşı ücretleri ulusal sağlık sistemleri tarafından karşılanmaktadır (11).
Ülkemizde uygulanan rutin aşı takviminde ise henüz HPV aşısı yer almamaktadır (12). Sağlık Bakanı’nın 2022 yılında HPV aşısının Genişletilmiş Bağışıklama Programı kapsamında ücretsiz olarak uygulanacağı ve HPV aşısı üretiminin sağlanacağına ilişkin demecinin üzerinden iki yıla yakın zaman geçmiş ancak herhangi bir gelişme olmamıştır (13). Bir kişide yeterli bağışık yanıt oluşması için gerekli HPV aşı dozları toplam fiyatının asgari ücretin yarısından daha fazla olması ve HPV risk gruplarının özellikleri düşünüldüğünde bu aşıya daha çok gereksinimi olanların aşıya daha az ulaşması söz konusudur. Aşı tedariki açısından aşı türü ve ülkenin bulunduğu gelir grubuna karşın aşıyı satın alma türü ile aşı fiyatı arasında ilişki olduğuna dair kanıtlar bulunmaktadır. Aşıların UNICEF, GAVI (dünyanın gelir düzeyi en düşük ülkelerinde yeni aşıların çocuklara ulaşımını artırmak üzere 2000 yılında kurulmuş uluslararası organizasyon), PAHO (Pan American Sağlık Organizasyonu) ile toplu olarak tedarik edilmesi, aşı fiyatlarının çok daha ucuz olmasını sağlamaktadır (14). HPV aşısının Genişletilmiş Bağışıklama Programına dahil edilmesi bu konudaki eşitsizliği gidermeye yönelik bir müdahale olarak değerlendirilmelidir.
Serviks kanserini dünyada önemli bir halk sorunu haline geldiği için; DSÖ, 2018 yılında ilk elimine edilecek kanser türünün serviks kanseri olabileceğini duyurmuş ve 2020 yılında Servikal Kanser Eliminasyon Programı’nı başlatmıştır. Bu programa göre servikal kanserle tek tek değil global bir mücadelenin gerektiğine karar veren örgüt tüm ülkelere uygun tarama programları ve HPV aşılamasını önermiştir. Bu programın gerçekleşmesi halinde 2030 yılında tüm dünyada 15 yaşına gelmiş kız çocuklarının %90’ı HPV aşısını yaptırmış, 35-45 yaş arasındaki kadınların %70’i hassasiyeti yüksek bir test ile taranmış ve servikal hastalık tanısı almış kadınların %90’ı tedaviye ve bakıma ulaşabiliyor olması hedeflenmektedir. Bu programa göre 2090 yılında servikal kanser insidansı tüm dünyada 4/100.000 ün altına inmiş, 2120 yılında ise elimine edilmiş olacaktır (15). 2014 yılından beri süren Türkiye Servikal Kanser Tarama Programı’nın 4 milyon kadından elde edilen verilerine göre 2020 yılında ülkemizde HPV-DNA pozitifliği %4,39 saptanmıştır (16). Ülkemizde uygulanan rutin aşı takviminde ise henüz HPV aşısı yer almadığı için DSÖ 2030 hedeflerine ulaşmakta oldukça geride olduğumuz görülmektedir.
Sonuç olarak HPV’ye bağlı hastalıklar ile mücadele ve korunma için en etkili yol bağışıklamadır. HPV nedenli kanserler aşıyla önlenebilir. HPV aşısının ulusal sağlık sistemi tarafından ücretsiz sunulması, temel insan haklarından olan sağlık hakkının gereğidir. Dünyada 137 ülkenin ulusal bağışıklama programına aldığı HPV aşısı için ülkemizde daha fazla zaman kaybedilmemelidir. Önerimiz; en azından başlangıç için 12 ve 13 yaşına gelmiş (12 ve 13 yaş kohortu) tüm kız çocuklarına 2 doz 9 valan HPV aşısının ücretsiz olarak uygulanmasına başlanmasıdır. Sonrasında tüm kız çocuklarının 12 yaşına geldiklerinde aşılanmasıyla bağışıklamanın devam ettirilmesidir.
Türk Tabipleri Birliği,
Türk Tabipleri Birliği Uzmanlık Dernekleri Eşgüdüm Kurulu,
Halk Sağlığı Uzmanları Derneği,
Türk Klinik Mikrobiyoloji ve İnfeksiyon Hastalıkları Derneği,
Klinik Mikrobiyoloji Uzmanlık Derneği
*Dr. Gamze Demiray, Dr. Bahar Marangoz, Dr. Güzin Ateş Özbey ve Dr. Muzaffer Eskiocak’a teşekkür ederiz.
Kaynaklar:
1. Ferlay J, Ervik M, Lam F, Colombet M, Mery L, Piñeros M, Znaor A, Soerjomataram I, Bray F. Cancer Today (powered by GLOBOCAN 2018): IARC CancerBase No. 15. Lyon FIAf, (2018).
2. World Health Organization. Human papillomavirus and cancer. Erişim Adresi: https://www.who.int/news-room/fact-sheets/detail/human-papilloma-virus-and-cancer Erişim Tarihi: 07.03.2024.
3. International Vaccine Access Center (IVAC), Johns Hopkins Bloomberg School of Public Halt. VIEW-hub. Erişim Adresi: www.view-hub.org. Erişim Tarihi:07.03.2024.
4. Xi LF, Hughes JP, Castle PE, Edelstein ZR, Wang C, Galloway DA, et al. Viral load in the natural history of human papillomavirus type 16 infection: a nested case-control study. J Infect Dis. 2011;203(10):1425-33.
5. Human papillomavirus vaccines: WHO position paper, December 2022, Weekly Epidemiological Record No 50, 2022, 97, 645–672, Available from: https://www.who.int/publications/i/item/who-wer9750-645-672.
6. Agabekova B, Özler NB, Luboteni R. HPV İlişkili Kanserlere Karşı Mücdelede HPV Aşıları Hakkında Derleme. Turkey Health Literacy Journal. 2021; 2 (2): 89-98.
7. World Health Organization – The International Agency for Research on Cancer, IARC working group on the evaluation of carcinogenic risks to humans. IARC Monogr Eval Carcinog Risks Hum, 1994. 61: p. 45-119.)
8. FDA, Human Papillomavirus Vaccine. 2023 01/31/2018 [cited 2023 14.08.2023]; Available from: https://www.fda.gov/vaccines-blood-biologics/human-papillomavirus-vaccine.
9. WHO, Global Market Study HPV, 2022. Access date: March 2024. Available from: https://cdn.who.int/media/docs/default-source/immunization/mi4a/who-hpv-vaccine-global-market-study-april-2022.pdf.
10. World Health Organization. HPV Dashboard. Erişim Adresi: https://www.who.int/teams/immunization-vaccines-and-biologicals/diseases/human-papillomavirus-vaccines-(HPV)/hpv-clearing-house/hpv-dashboard. Erişim Tarihi: 06.03.2024.
11. European Centre for Disease Prevention and Control An agency of the European Union. Human Papillomavirus Infection: Recommended vaccinations. Erişim Adresi: https://vaccine-schedule.ecdc.europa.eu/Scheduler/ByDisease?SelectedDiseaseId=38&SelectedCountryIdByDisease=-1#:~:text=Two%2Ddose%20schedule%20at%200%20and%206%20months%20. Erişim Tarihi: 06.03.2024.
12. T.C. Sağlık Bakanlığı. Çocukluk Çağı Aşı Takvimi Erişim Adresi: https://asi.saglik.gov.tr/asi/asi-takvimi2. Erişim Tarihi: 06.03.2024.
13. Gazete Duvar Web Sitesi https://www.gazeteduvar.com.tr/fahrettin-koca-acikladi-hpv-asisi-icin-gorusmeler-devam-ediyor-haber-1646694. Erişim Tarihi: 07.03.2024.
14. Eskiocak M. Tanır N. G. Aşının Değerinde Dönüşüm. Türk Tabipleri Birliği. Erişim Adresi: https://www.ttb.org.tr/userfiles/files/asi_dosya.pdf. Erişim Tarihi: 07.03.2024.
15. T.C. Sağlık Bakanlığı. Türkiye Kanser Kontrol Programı 2021. Erişim Adresi: https://hsgm.saglik.gov.tr/depo/birimler/kanserdb/Dokumanlar/Raporlar/17.Agustos_2021_Kanser_Kontrol_Programi_versiyon-1.pdf. Erişim Tarihi: 06.03.2024.
16. Gultekin M, Dundar S, Keskinkilic B, Turkyilmaz M, Ozgul N, Yuce K, et al. How to triage HPV positive cases: Results of four million females. Gynecol Oncol. 2020;158(1):105-11.